„Kovą – storosios žarnos vėžio žinomumo mėnesį, vėl ir vėl raginame žmones tikrintis profilaktiškai ir nenumoti ranka į neįprastus simptomus, net jeigu dar nesulaukėte 50-ties. O naujos gydymo metodikos leidžia kai kuriems pacientams išvengti gyvenimo kokybę bloginančio chirurginio gydymo. Patvirtinus pilną atsaką į chemospindulinį gydymą įmanoma rinktis kitą gydymo taktiką – labai atidų stebėjimą be radikalios operacijos“, – sako Nacionalinio vėžio centro (NVC) Chirurginės onkologijos centro vadovas doc. dr. Audrius Dulskas.
VŽ (47 m.), pirmą kartą pamatęs šviežio kraujo ant tualetinio popieriaus, net neįtarė, kad tai gali būti kažkas rimto – tai buvo 2025 m. sausio mėnesio pradžioje, rašoma NVC pranešime žiniasklaidai.
„Apie tai pasakiau sutuoktinei ir padiskutavę, jog kraujo tik mažas lašelis, nusprendėme, kad tai galėjo būti spuogelis ant sėdmenų ir tiek. Tačiau, po maždaug savaitės tai pasikartojo ir kraujo lašelių buvo kiekvieną kartą pasituštinus.
Įžvelgia didžiulę spragą prevencinėse vėžio programose: žmonės nepasitiki kvietimais ateiti pasitikrinti
Dar po kelių savaičių apie tai vėl užsiminiau sutuoktinei ir ji užregistravo mane kolonoskopijos tyrimui – 2025 m. vasario 21 d. Tyrimo metu buvo paimta biopsija. Išvada 2025 m. vasario 26 d. buvo storosios žarnos vidutiniškai diferencijuota (G2) adenokarcinoma. Taigi, nuo pirmo pastebėto kraujo lašelio iki diagnozės praėjo maždaug šešios savaitės.
Iki ligos gyvenau aktyvų gyvenimą, mankšta, treniruotės, pasivaikščiojimas. Be to nerūkau ir nepiktnaudžiauju alkoholiu. Išgirdus diagnozę apėmė neigimas, atrodė, jog visa tai ne man sakoma ir to negali būti. Bet neigimas manęs blogai nepaveikė, gal net atvirkščiai, leido tikėti, jog viskas bus gerai. Aš atsiribojau nuo visų darbų ir gydymo metu susitelkiau tik į savo fizinę ir psichologinę gerovę, tačiau be artimųjų pagalbos tai būtų buvę neįmanoma. Šalia buvo ir yra artimi žmonės, kuriems tu esi svarbus ir jie visokeriopai tave palaiko bei padeda.
Susiję straipsniai
Ką daryti? Toliau vyko informacijos paieška, klausinėjome pažįstamų, giminių, naršėm internete.
Pirmiausia gydžiausi Kaune. Man buvo skirtas neoadjuvantinis gydymas (chemospindulinė terapija), o jam pasibaigus, papildomas chemoterapijos kursas. Pirmas gydymo etapas truko penkias savaites (25 spinduliuotės ir 8 injekcijos). Šalutinių reiškinių buvo nemažai, nebuvo paprasta juos visus įveikti. Kai organizmo būklė leisdavo, intensyviai vaikščiojau – per dieną nueidavau 20 km ir užtrukdavau apie 2 val. 40 min. – ryte ir per pietus po 1 val. (7,5 km), vakare 40 min. (5 km).
Birželio mėnesio pabaigoje, kai man buvo pasiūlytas chirurginis gydymas ir dėl to atsirado poreikis išgirsti antrą nuomonę, kreipiausi į doc. dr. Audrių Dulską, nes buvau skaitęs straipsnius, kuriuose jis pasisako apie mano ligą ir taikomą gydymą. Po apžiūros gydytojas pasiūlė tęsti chemoterapinį gydymą, kuris gali trukti apie 3–4 mėn., ir paaiškino, ko tikėtis.
Taip iš Kauno atvykau į Vilnių ir patekau pas puikią chemoterapeutę dr. Editą Baltruškevičienę. Man skyrė dvylikos savaičių kursą (4 etapai): pirmą dieną injekcija ir dvi savaites geriami vaistai (ryte ir vakare), trečia savaitė poilsis.
Liepos pradžioje prasidėjo gydymas, tik šįkart blogumas buvo dar stipresnis. Gydytojai minėjo tam tikrus šalutinis poveikius, kurie gali pasireikšti (vengti šalto, pvz., net ir kambario temperatūros vanduo gali atrodyti per šaltas). Tačiau kol nesusiduri, neįsisąmonini.
Taip praėjo du etapai, tačiau trečio etapo tęsti negalėjau, neleido kaulų čiulpai. Gydymas nukeliamas savaitei, aktyvinami kaulų čiulpai ir po savaitės vėl bandau. Tačiau gydymo atnaujinti ir vėl negalima, nes kepenys neleidžia. Valome kepenis ir po savaitės bandau dar kartą, tik ir vėl nepavyksta, kadangi sutrikęs vaistų tiekimas. Na, bet viskas paeina po trijų savaičių ir gydymas tęsiamas. Reiktų paminėti, kad leidžiamas vaistas, kaupiasi organizme ir su kiekviena doze, pojūčiai tik aštrėja...
Gydymas baigiasi spalio viduryje. Po atliktų MRT ir KT tyrimų spalio pabaigoje atvažiuoju atsakymo apie gydymo rezultatą. Kai išgirdau sveikinimus – ruduo pavirto pavasariu. Dar paprašiau dr. Editos atspausdinti man MRT atsakymą, nes norėjau pats perskaityti bei pasidalinti tuo atsakymu su artimaisiais, kurie mane palaikė gydymo metu.
Dar po savaitės su vizitu apsilankau pas daktarą Audrių: patvirtinamas pilnas atsakas į taikytą gydymą ir toliau taikomas stebėjimas. Esu labai dėkingas gydytojams ir medicinos personalui, už viską. Ypač noriu padėkoti doc. dr. Audriui Dulskui, kuris neskubėjo manęs operuoti, o nukreipė tolimesniam gydymui, ir dr. Editai Baltruškevičienei už rūpestį,“ – papasakojo savo ligos istoriją VŽ.
Apie storosios žarnos vėžio gydymą kalbamės su Nacionalinio vėžio centro gydytojais doc. dr. Audriumi Dulsku ir gydytoju onkologu radioterapeutu Ernestu Šileika.
– Kokiais atvejais galime pasiūlyti pacientui chemospindulinį gydymą?
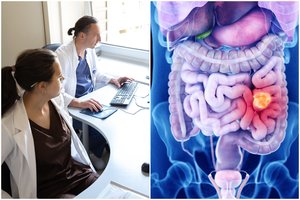
Audrius Dulskas: Dažniausiai chemospindulinis arba neoadjuvantinis gydymas siūlomas pacientams, sergantiems lokaliai išplitusiu tiesiosios žarnos vėžiu, kai norima sumažinti naviką, sumažinti vietinio atkryčio riziką ir padidinti galimybę išsaugoti sfinkterį. Šiandien vis dažniau taikoma ir totalinė neoadjuvantinė terapija (TNT) – chemoterapijos ir spindulinio gydymo deriniai prieš operaciją.
Kai po tokio gydymo pasiekiamas pilnas klinikinis atsakas – tai reiškia, kad apžiūros (digitalinio tyrimo) metu, endoskopiškai ir pagal MRT nebematyti aktyvaus naviko – daliai kruopščiai atrinktų pacientų galima taikyti „Stebėk ir saugok“ ( angl. „watch-and-wait“) taktiką, t. y. labai atidų stebėjimą be radikalios operacijos. Tai leidžia kai kuriems pacientams išvengti tiesiosios žarnos pašalinimo, nuolatinės stomos ar reikšmingo tuštinimosi funkcijos ir gyvenimo kokybės pablogėjimo, tačiau toks sprendimas turi būti priimamas tik multidisciplininėje komandoje ir tik centre, kuris gali užtikrinti labai griežtą stebėseną. NCCN ir ESMO šią strategiją pripažįsta kaip galimą atrinktiems pacientams po pilno klinikinio atsako. Kaip tik šiuo metu atliekamas klinikinis tyrimas, kurio tikslas įvertinti TNT saugumą.
Tačiau labai svarbu pabrėžti: ne kiekvienam pacientui galima atsisakyti operacijos. Jei atsakas nepilnas, jei yra likutinio naviko požymių ar didelė vietinio ataugimo rizika, chirurginis gydymas dažniausiai išlieka būtinas. Be to, net ir taikant „Stebėk ir saugok“, daugiausia vietinių ataugimų nustatoma per pirmuosius 2 metus, todėl stebėsena turi būti ypač intensyvi ekspertiniame centre.
– Ar spindulinė terapija vyksta paraleliai su medikamentiniu gydymu, ar jam pasibaigus?
– Ernestas Šileika: Paprastai abu gydymai derinami vienu metu – ir tai nėra atsitiktinumas. Chemoterapiniai vaistai padaro naviko ląsteles jautresnes spinduliavimui, tarsi sustiprina jo poveikį. Šiandien vis dažniau taikome vadinamąją totalinę neoadjuvantine terapiją: pacientas iki bet kokio chirurginio sprendimo gauna tiek spindulinį, tiek chemoterapinį gydymą – pirmiausia penkių savaičių chemospindulinis kursas, o jam pasibaigus – papildomas chemoterapijos etapas.
– Kaip praktiškai vyksta šis gydymas – ar pacientas turi gulti į ligoninę?
– E. Š.: Ne, spindulinis gydymas yra ambulatorinis. Pacientas kasdien – penkias dienas per savaitę – atvyksta į radioterapijos skyrių. Seansas trunka keliolika minučių: specialus aparatas spinduliuoja tiksliai į naviko sritį, o aplinkiniai audiniai apsaugomi kiek įmanoma. Chemoterapija šiuo laikotarpiu dažniausiai vartojama geriamųjų tabletėlių pavidalu namuose pagal nustatytą grafiką. Į stacionarą paguldoma retai – tik tada, kai atsiranda ryškesnių šalutinių reiškinių, kurių ambulatoriškai valdyti nepavyksta, arba kai pacientas gyvena toli ir kasdieniai atvykimai nėra įmanomi.
– Kokia spindulinio gydymo trukmė?
– E. Š.: Dažniausiai – penkios savaitės, tai yra 25 spindulinės terapijos seansai, realizuojami darbo dienomis – tai standartas, kurį taikome daugumai pacientų. Yra ir trumpesnis variantas – penki seansai per vieną savaitę, tačiau jis skiriamas retai. Pasirinkimas priklauso nuo naviko charakteristikų, pasirinktos gydymo strategijos ir to, ar planuojama ilgesnė neoadjuvantinė programa. Tačiau svarbu suprasti: spindulinis gydymas – tai viena gydymo plano dalis, ne visas gydymosi kelias.
– Ar ligai atsinaujinus galima pakartoti spindulinį gydymą?
– E. Š.: Tai sudėtingas klausimas. Aplinkiniams audiniams – žarnoms, šlapimo pūslei, nervams – per visą gyvenenimą galima skirti tik tam tikrą bendrą spinduliavimo dozę, todėl pakartotinis gydymas į tą pačią sritį yra ribotas. Vis dėlto kai kuriais atvejais tai įmanoma – jei praėjo pakankamai laiko, jei tiksliai žinome, kur liga atsinaujino, ir jei modernios technologijos leidžia dozę nukreipti taip, kad aplinkiniai audiniai kentėtų kuo mažiau. Kiekvienas toks sprendimas priimamas tik daugiadalykės specialistų komandos.
– Ar Lietuvoje vykdomi klinikiniai tyrimai, kurie patvirtintų šios gydymo taktikos vertę, saugumą?
- E. Š.: Taip. Nacionaliniame vėžio centre šiuo metu vykdomas klinikinis tyrimas STarT – „Totalinė neoadjuvantine terapija gydant tiesiosios žarnos vėžį – naujas gydymo standartas?“ – kuris gali tiesiogiai pakeisti kai kurių pacientų gyvenimą. Tyrimo hipotezė – kad maždaug pusei pacientų, gavusių pilną klinikinį atsakymą į totalinę neoadjuvantinę terapiją (TNT), galima išsaugoti tiesiąją žarną be radikalios operacijos.
Tyrimo tikslas – įrodyti, kad „Stebėk ir saugok“ strategija yra saugi: kad komplikacijų dažnis, gyvenimo kokybė ir išgyvenamumo rodikliai yra ne blogesni nei operuotų pacientų. Pacientui tai reiškia galimybę išvengti stomos, išsaugoti normalią gyvenimo kokybę ir būti nuolat prižiūrimam patyrusioje komandoje. Dalyvaudami tyrime pacientai gauna ypač atidžią ir struktūruotą priežiūrą – ypač per pirmus dvejus metus, kai stebėsena yra intensyviausia. Tai pirmasis tokio pobūdžio organizuotas klinikinis tyrimas Lietuvoje, o Nacionalinis vėžio centras – vienintelė įstaiga šalyje, kur ši galimybė šiandien prieinama.
– Kokie kriterijai svarbūs atrenkant pacientus – amžius, naviko lokalizacija?
– A.D.: Pagrindinis kriterijus yra ne amžius, o naviko biologija, stadija, lokalizacija ir atsakas į gydymą. Sprendimą lemia keli dalykai: tiksli naviko vieta tiesiojoje žarnoje, MRT radiniai, santykis su mezorektaline fascija, limfmazgių būklė, galimas sfinkterio išsaugojimas, bendra paciento būklė ir, žinoma, jo motyvacija laikytis ilgalaikės stebėsenos. Jei kalbame apie organo išsaugojimą be operacijos, ypač svarbu, kad po gydymo būtų pasiektas pilnas klinikinis atsakas. Jis vertinamas ne vienu tyrimu, o derinant digitalinį tiesiosios žarnos tyrimą, endoskopiją ir dubens MRT.
Būtent šių metodų kombinacija šiandien laikoma kertine. Amžius savaime nėra lemiamas kriterijus. Jaunesnis pacientas nebūtinai bus geresnis kandidatas „watch-and-wait“, o vyresnis – nebūtinai blogesnis.
Daug svarbiau, ar pacientas gali saugiai gydytis, ar nėra gretutinių ligų, ar jis supranta atkryčio riziką ir ar galės tiksliai laikytis kontrolės plano. Praktiškai geriausi kandidatai – tai pacientai, kuriems po neoadjuvantinio gydymo nebelieka kliniškai matomo naviko, o gydymo komanda (labai svarbu turėti ekspertus, galinčius įvertinti atsaką) gali užtikrinti reguliarų kontrolinį ištyrimą. Jei tokios infrastruktūros nėra, organą tausojanti taktika tampa gerokai rizikingesnė.
– Ar iš tiesų daugėja jaunų žmonių, kuriems nustatomas storosios žarnos vėžys?
– A.D.: Taip, tai yra reali ir tarptautiniu mastu matoma tendencija. Nors dauguma storosios ir tiesiosios žarnos vėžio atvejų vis dar nustatomi vyresniems nei 50 metų žmonėms, Pasaulio sveikatos organizacija (PSO) aiškiai pabrėžia, kad kai kuriose šalyse auga ligos našta ir 30–50 metų amžiaus grupėje.
Didelės apimties tarptautinės analizės rodo, kad jaunesnių suaugusiųjų sergamumas storosios ir tiesiosios žarnos vėžiu daugelyje aukštų pajamų šalių didėja, o augimas ypač ryškus tiesiosios žarnos ir distalinės gaubtinės žarnos navikų grupėse. Amerikos vėžio draugijos 2026 m. duomenimis, JAV sergamumas jaunesniems nei 50 metų asmenims toliau didėja, nors vyresnių grupėse dėl patikros ir ankstyvos diagnostikos tendencijos yra palankesnės.
Jaunesni žmonės dažnai klaidingai mano, kad ši liga jų „neliečia“. Tačiau jei žmogus nepatenka į patikros programą, tai nereiškia, kad jis apsaugotas nuo ligos. Ypač svarbu nenumoti ranka į tokius simptomus, kaip kraujas išmatose, pakitę tuštinimosi įpročiai, užsitęsęs vidurių užkietėjimas ar viduriavimas, siaurėjančios išmatos, pilvo skausmai, nepaaiškinamas svorio kritimas, nuovargis ar geležies stokos mažakraujystė.
Tai yra signalai kreiptis į gydytoją, net jei žmogui 30 ar 40 metų. Jaunesniame amžiuje ypač svarbi ir šeimos anamnezė. Jei šeimoje buvo storosios žarnos vėžio, dauginių polipų, Lynch sindromo, FAP ar ankstyvų susirgimų kitais susijusiais navikais, žmogui gali reikėti ankstesnės ir individualizuotos patikros, o kartais ir genetinės konsultacijos.
Taip pat jaunesni žmonės turėtų žinoti, kad riziką mažina bendri, bet labai svarbūs dalykai: normalus kūno svoris, fizinis aktyvumas, mažesnis perdirbtos ir raudonos mėsos vartojimas, nerūkymas, saikingas ar nevartojamas alkoholis. Tačiau net ir sveikas gyvenimo būdas nepanaikina būtinybės reaguoti į simptomus.
– Kaip reikėtų aktyvinti patikros programą?
– A.D.: Lietuvoje storosios žarnos vėžio prevencinė programa šiuo metu skirta vyrams ir moterims nuo 50 iki 74 metų imtinai, atliekant slapto kraujavimo išmatose testą kartą per 2 metus, o teigiamo testo atveju – siunčiant kolonoskopijai. Kad programa veiktų geriau, mano vertinimu, reikia ne tik bendrų raginimų „pasitikrinti“, bet ir organizuotos sistemos.
Tarptautinės gairės pabrėžia, kad veiksmingiausios yra būtent organizuotos, o ne vien oportunistinės patikros programos. Tai reiškia: aiškų asmenų kvietimą, priminimus, aktyvų šeimos gydytojų įsitraukimą, greitą kelią į kolonoskopiją po teigiamo testo ir kokybės rodiklių stebėseną.
Praktiškai Lietuvoje programą labiausiai sustiprintų keli dalykai: personalizuoti kvietimai gyventojams, šeimos gydytojų komandoms keliami aprėpties rodikliai, paprastesnis testų išdavimas ir grąžinimas, trumpesnis laukimas kolonoskopijai po teigiamo testo ir nuolatinė vieša komunikacija, kad teigiamas slapto kraujo testas dar nereiškia vėžio, bet reiškia, kad būtina išsitirti.
Toks modelis didina dalyvavimą ir mažina baimę. Ši išvada dera ir su PSO pozicija, kad organizuota patikra mažina tiek sergamumą, tiek mirtingumą.